Internacional
El testimonio de una enfermera de pacientes COVID-19 en cuidados intensivos: “Apago el respirador y los ayudo a morir en paz”
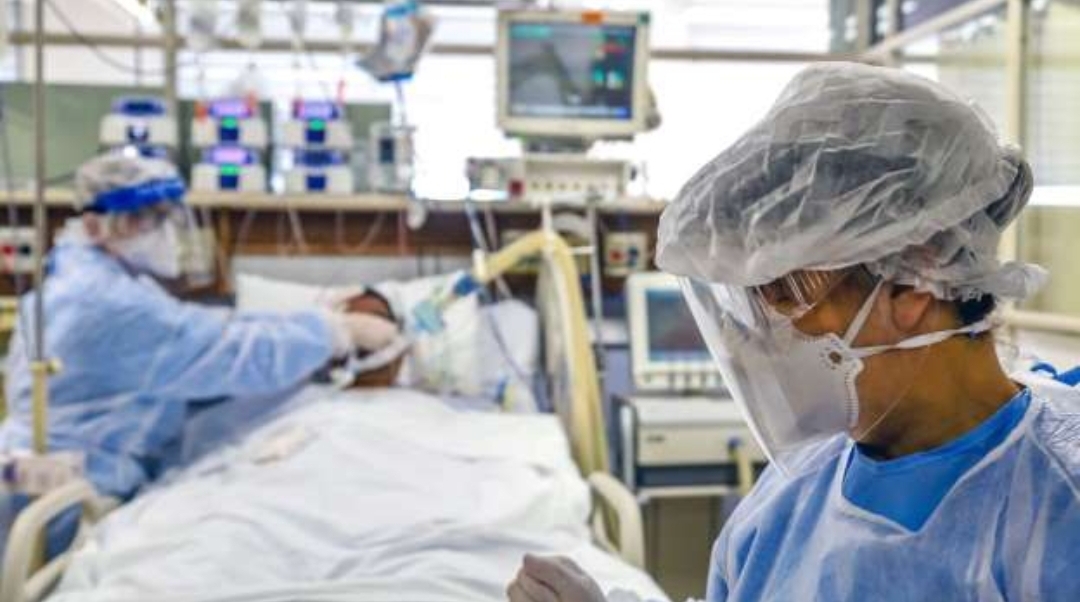
Tener acceso a un respirador artificial puede suponer la diferencia entre vivir o morir para algunos pacientes graves de covid-19.
Estos aparatos ayudan a llevar oxígeno a los pulmones y a expulsar el dióxido de carbono cuando los afectados no pueden hacerlo por ellos mismos.
Pero en muchos centros de salud no hay suficientes para todos los pacientes, por lo que equipos médicos se están enfrentando a la difícil decisión de a quiénes interrumpen el tratamiento.
«Desconectar el respirador es algo muy traumático y doloroso a nivel emocional. A veces siento que soy en cierta forma responsable de la muerte de esa persona», dice Juanita Nittla.
Es la jefa de enfermeras de la Unidad de Cuidados Intensivos (UCI) del Hospital Universitario Royal Free de Londres, Reino Unido.
Nacida en India, Juanita Nittla lleva 16 años trabajando para el Servicio Nacional de Salud británico (NHS, por sus siglas en inglés), como enfermera especializada en cuidados intensivos.
«Desconectar los respiradores es parte de mi trabajo«, le dice la enfermera de 42 años a la BBC.
Un último deseo
Una mañana, en la segunda semana de abril, nada más empezar su turno, los médicos de la UCI le dijeron a Nittla que tendría que poner fin al tratamiento de una paciente con covid-19.
La afectada era una enfermera de unos 50 años de un centro de salud comunitario, y Nittla tuvo que hablar con su hija sobre qué proceso iban a seguir.
«Le garanticé que su mamá no estaba sufriendo y que parecía estar tranquila. También le pregunté sobre sus últimos deseos y las necesidades religiosas de su madre».
En la UCI, las camas están una al lado de la otra. Su paciente terminal estaba rodeada de otras personas también inconscientes.
«Estaba en un compartimiento con ocho camas. Todos los pacientes estaban muy enfermos. Cerré las cortinas y apagué todas las alarmas».
El equipo médico también tomó una pausa por un momento.
«Las enfermeras dejaron de hablar. La dignidad y la calma de nuestros pacientes es nuestra prioridad», dice Nittla.
Entonces colocó el teléfono al lado de la oreja de la paciente y le pidió a su hija que le hablara.
«Para mí, fue solo una llamada. Pero para la familia fue algo muy importante. Querían hacer una videollamada, pero por desgracia no se permiten celulares dentro de la UCI».
Desconexión
Siguiendo las peticiones de la familia de la paciente, Nittla reprodujo un video de música específico desde una computadora.
Después desconectó el ventilador.
«Me senté a su lado en la cama dándole la mano hasta que se murió», dice.
La decisión de detener el auxilio respiratorio y el tratamiento solo se toma por equipos médicos tras una cuidadosa consideración. En esta se tienen en cuenta factores como la edad del paciente, condiciones médicas previas y posibilidad de recuperación.
La paciente murió a los cinco minutos desde que Nittla apagó la asistencia del respirador.
«Vi las luces parpadeantes en el monitor y el ritmo del corazón alcanzar el cero; apareció la línea plana en la pantalla», describe Nittla.
Morir solo
Después, desconectó los tubos que administraban los medicamentos de sedación.
La hija de la paciente no se había percatado del proceso de desconexión y continuaba hablando a su madre y rezando a través del teléfono.
Con dolor, Nittla recogió el teléfono para comunicarle que ya todo había acabado.
La enfermera afirma que su labor de cuidado de un paciente no termina cuando este muere.
«Con la ayuda de un colega, la limpié en la cama, la envolví en una mortaja blanca y la deposité dentro de una bolsa de cadáveres. Puse la señal de la cruz en su frente antes de cerrar la bolsa», dijo a la BBC.
En los días previos al coronavirus, los familiares debían tener una conversación cara a cara con los doctores sobre la decisión de detener el tratamiento a un paciente.
Incluso, a los familiares más cercanos se les permitía acceder a la UCI antes de desconectar a los pacientes.
Pero ahora no se permite en la mayor parte del mundo.
«Es triste ver a alguien morir solo», dice Nittla.
La enfermera ha visto a pacientes luchando y jadeando para intentar respirar y eso ha sido «muy difícil de presenciar».
Sin camas
Debido a la masiva admisión de pacientes, la UCI del hospital ha expandido sus camas de 34 a 60. Todas están ocupadas ahora.
La UCI cuenta ahora con 175 enfermeros.
«Normalmente, en esta unidad mantenemos un ratio de un enfermero por paciente. Ahora es un enfermero por cada tres. Si la situación empeora, entonces será un enfermero por cada seis pacientes«, dice Nittla.
Algunos enfermeros en su equipo sufrieron síntomas y ahora se encuentran en aislamiento. El hospital está entrenando otros enfermeros para apoyar la sala de cuidados críticos.
«Antes del comienzo del turno, agarramos nuestras manos y nos decimos ‘ponte a salvo’. Nos vigilamos el uno al otro y nos aseguramos de que cada uno usa guantes, máscaras y el equipo protector de forma debida», dice Nittla.
Hay escasez de ventiladores, bombas de infusión, tanques de oxígeno y muchos medicamentos. Sin embargo, en su hospital hay suficiente material de protección para todo el equipo.
La UCI registra una muerte por día, una tendencia por encima de la media antes de la pandemia.
»
Es desalentador», lamenta Nittla.
Como enfermera jefa, a veces tiene que suprimir sus propios miedos.
«Tengo pesadillas. Me cuesta dormir. Me preocupa contagiarme, lo hablamos entre colegas y todos estamos asustados», confiesa.
El último estuvo sin trabajar unos meses porque enfermó de tuberculosis. Sabe que su capacidad pulmonar está debilitada.
«Las personas me dicen que no debería estar trabajando. Pero esto es una pandemia y es mi trabajo. Cuando termino el turno pienso en los pacientes que han muerto, pero trato de desconectar cuando salgo del hospital», concluye Nittla.




You must be logged in to post a comment Login